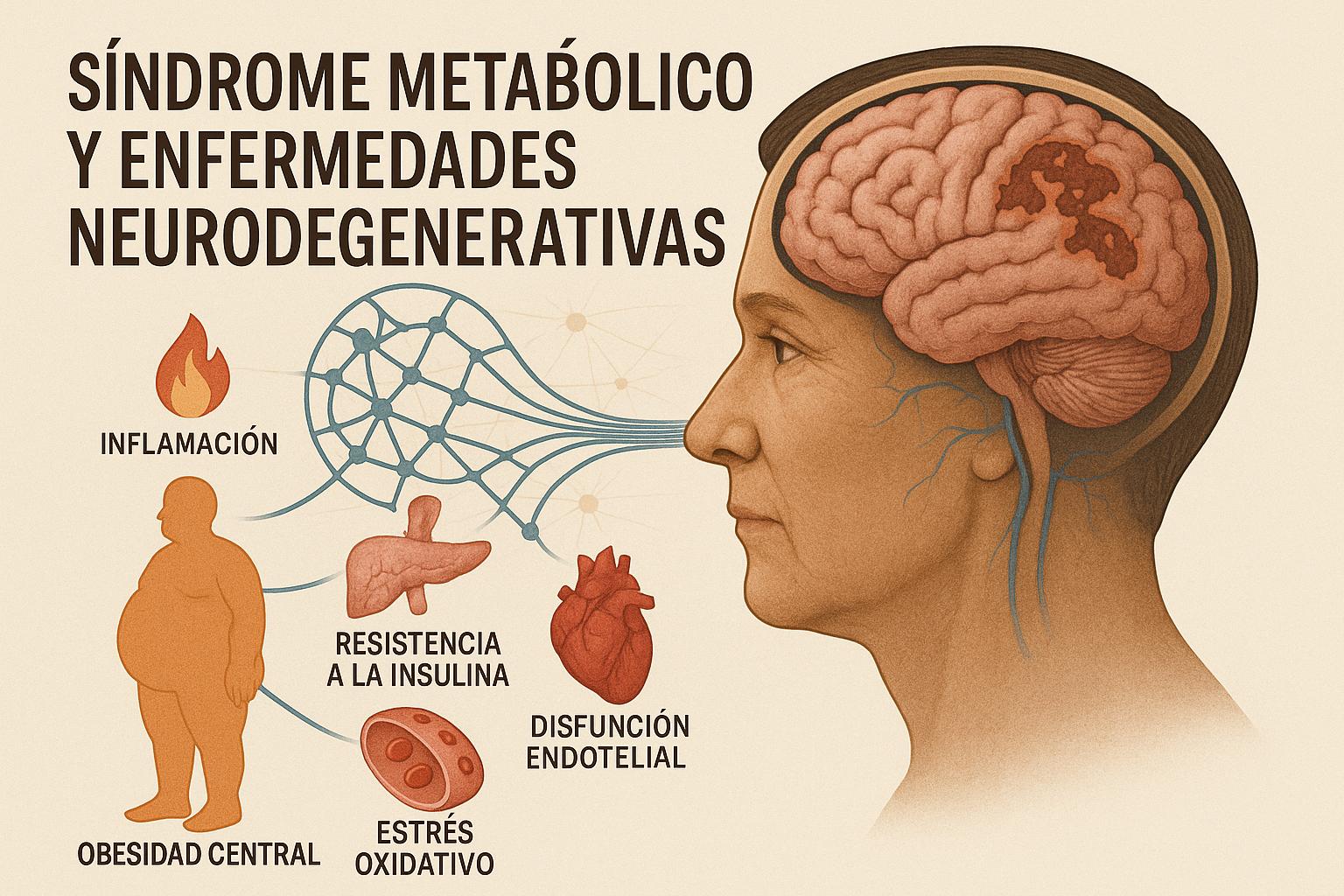
El síndrome metabólico (SM) es un conjunto de alteraciones como obesidad abdominal, niveles elevados de glucosa y triglicéridos, hipertensión arterial y colesterol HDL bajo. Estas condiciones, al presentarse juntas, aumentan el riesgo de desarrollar enfermedades graves como diabetes tipo 2, infartos, accidentes cerebrovasculares y deterioro cognitivo. En México, el panorama es alarmante: más del 50% de los adultos mayores de 20 años presentan SM, siendo la obesidad abdominal el componente más común. Su origen está relacionado con una combinación de factores como mala alimentación, sedentarismo, estrés crónico y predisposición genética. El tejido adiposo en exceso, especialmente el abdominal, provoca inflamación crónica de bajo grado, alterando el metabolismo y dañando órganos clave. Esta inflamación, junto con el estrés oxidativo y la resistencia a la insulina, puede contribuir a enfermedades neurodegenerativas como Alzheimer. Además, el SM favorece el desarrollo de enfermedades cardiovasculares debido al daño en los vasos sanguíneos y a un estado proinflamatorio y procoagulante. El tratamiento se basa principalmente en cambios del estilo de vida: dieta equilibrada, ejercicio regular y, si se requiere, medicamentos. En México se han implementado políticas de salud pública para enfrentar esta epidemia, pero la prevención sigue siendo fundamental para mejorar el pronóstico a largo plazo.
Palabras clave: Síndrome metabólico, neurodegeneración.
El síndrome metabólico (SM) es el conjunto de alteraciones metabólicas y su relación entre sí (tales como hiperglicemia, resistencia a la insulina, hipertensión arterial sistémica, obesidad abdominal y dislipidemia) que aumentan el riesgo del individuo a desarrollar enfermedades, principalmente diabetes tipo II, accidentes cerebrovasculares, enfermedades cardiovasculares y neurodegenerativas. (Jha et al., 2017).
Existe una compleja relación de varios factores de riesgo que tienen como producto final el SM. Entre ellos sobrepeso y obesidad, tabaquismo, dieta hipercalórica, estrés, inactividad física, así como factores genéticos (Pinyopornpanish et al., 2022). Sin embargo, el tejido adiposo (principalmente obesidad abdominal) tiene un papel importante en promover un estado de inflamación sistémico de bajo grado crónico, por lo que se altera el metabolismo de carbohidratos (resistencia a la insulina), lípidos (dislipidemia), hipertensión arterial y que, finalmente aumentan el riesgo de enfermedades cardiovasculares, diabetes tipo II y enfermedades neurodegenerativas. El SM es de carácter dinámico, por lo que entre más avanzado hay más riesgo de los desenlaces antes comentados (Stemmer et al., 2019)
Las estadísticas actuales en México son alarmantes, y son consecuencia de malos hábitos dietéticos, sedentarismo y envejecimiento poblacional. Según el Censo Nacional de 2020 se estima que hay 52.7 millones de personas (15.8 millones de hombres y 20.7 millones de mujeres) mayores de 20 años en México que presentan SM (lo que equivale a 58% de la población total en nuestro país mayor de 20 años. El componente más frecuente del síndrome metabólico es la obesidad abdominal, hasta el 81% y un aumento de dislipidemia del 22.4% en 2006 al 60.1% en 2018 (Rojas, et al., 2021).
Se necesitan 3 de los 5 siguientes aspectos para diagnosticar SM:
1. Perímetro de cintura ≥ 90 cm en hombres y ≥ 80 cm en mujeres (población latinoamericana).
2. Triglicéridos ≥ 150 mg/dl o tener tratamiento de hipertrigliceridemia.
3. Colesterol HDL < 40 mg/dl en hombres y < 50 mg/dl en mujeres.
4. Presión arterial sistólica ≥ 130 mmHg y distólica ≥ 85 mmHg o tener tratamiento de hipertensión.
5. Glucosa en ayuno ≥ 100 mg/dl o tener tratamiento para diabetes.
Existen distintos mecanismos por los cuales el SM puede llevar a la neurodegeneración progresiva. Inicialmente se puede iniciar con un deterioro cognitivo leve (alteración en el razonamiento o memoria pero que no repercute en la funcionalidad del individuo), que puede progresar a un trastorno neurocognitivo mayor (principalmente enfermedad de Alzheimer) en un porcentaje de 20% unos años después de haber iniciado el deterioro cognitivo leve.
Algunos de los mecanismos por los que el síndrome metabólico puede causar neurodegeneración son neuroinflamación, estrés oxidativo secundario a aumento de especies reactivas de oxígeno y disminución de mecanismos antioxidantes como superóxido dismutasa (esta condición hace que las células del cerebro presenten un envejecimiento precoz), alteración del metabolismo de los carbohidratos y resistencia a la insulina, así como daño endotelial que pueda alterar la microcirculación sanguínea, sin embargo, las consecuencias de todos estos procesos aún continúan en etapa de investigación (Jha et al., 2017).
Lo que si es claro es que todo esto provoca una disminución en masa encefálica (disminución en sustancia gris, pérdida de conexiones neuronales, muerte y disminución de supervivencia neuronal), alteraciones en la memoria, lenguaje, planificación de tareas tanto sencillas como complejas, atención en el medio e inclusive hasta trastornos de ansiedad y depresivos (Capucho, et al., 2022).
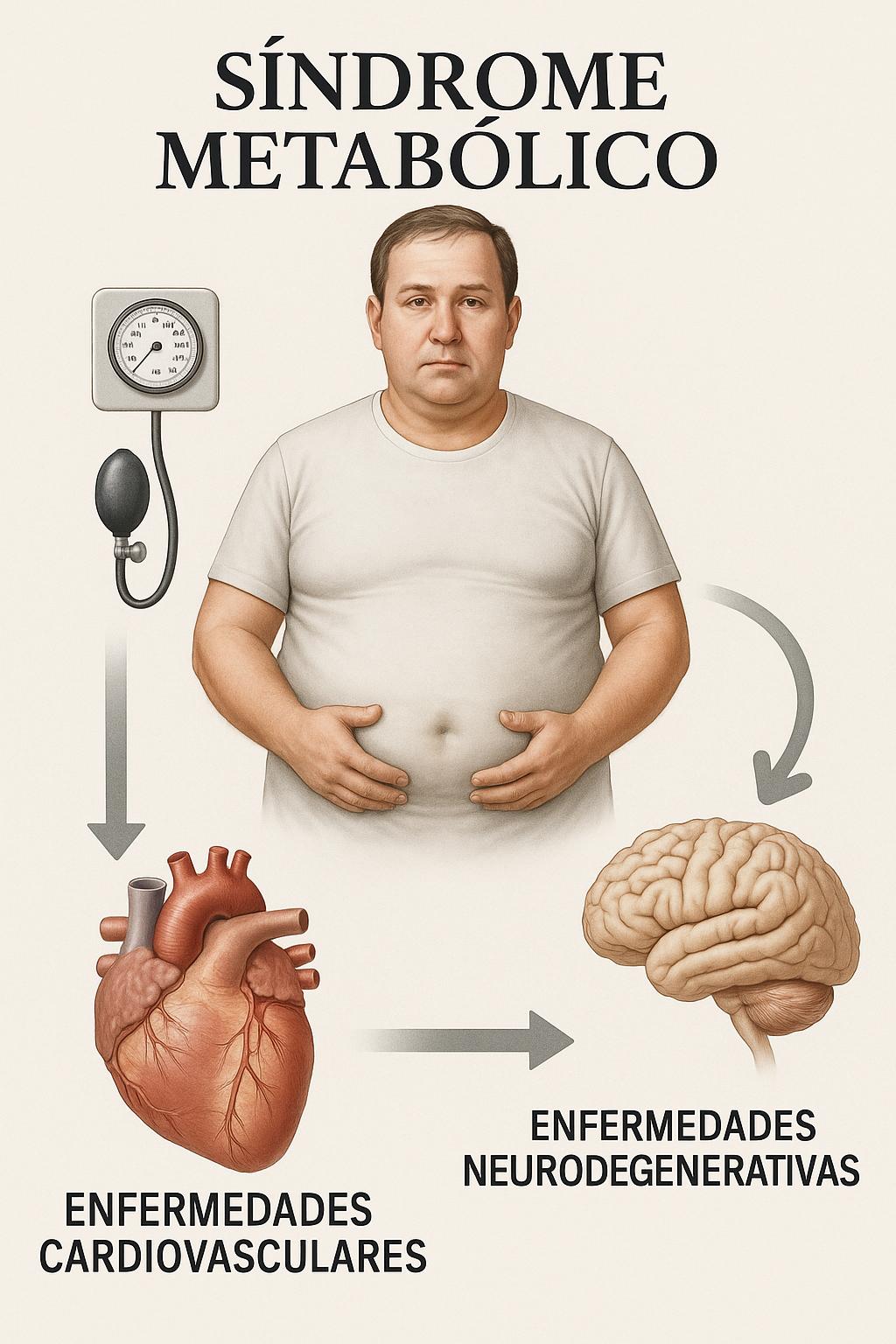
Está bien estudiado en la literatura médica que existe una relación estrecha que los pacientes que presentan síndrome metabólico tienen un aumento en la incidencia de enfermedades cardiovasculares, tales como eventos cerebrovasculares, infarto agudo al miocardio y muerte súbita, enfermedad coronaria, insuficiencia cardiaca, y en general aumentan la mortalidad cardiovascular (Hosseini, et al., 2024).
Los mecanismos que se conocen hasta el momento son: 1) la resistencia a la insulina que conlleva a un estado proinflamatorio crónico de bajo grado, 2) ateroesclerosis secundario al daño endotelial causado por el estrés oxidativo, misma que si es localizada en la microcirculación del corazón (coronaria), genera alteraciones en el aporte y oxígeno, 3) el tejido adiposo localizado en la grasa visceral y abdominal aumenta las concentraciones de adipocinas proinflamatorias e inhibidor de activador de plasminógeno 1, así como leptina, provocando un estado procoagulante y empeorando el estado proinflamatorio (Hosseini, et al., 2024) (Helton, et al., 2017).
Así, las enfermedades cardiovasculares tienen un papel importante en la salud pública de México, pues están en el lugar #1 de mortalidad, y de los primeros lugares de discapacidad, ya que el 75% de los pacientes tendrán algún grado de discapacidad, total o moderada (Rojas, et al., 2021).
Estos hallazgos destacan la complejidad del síndrome metabólico y su impacto en la salud pública en México.
El abordaje de un paciente con síndrome metabólico es multidisciplinario, por lo que idealmente se necesita un equipo conformado de médicos, nutriólogos, profesionales en ejercicio físico, psicólogos, etc. para que el tratamiento sea integral y aumenten las probabilidades de éxito (Stemmer et al., 2019).
La base del tratamiento son los cambios en el estilo de vida, principalmente dieta (se recomienda dieta mediterránea y si existe ya hipertensión dieta DASH), pérdida de peso de 7 al 10% en un periodo de 6 a 12 meses y ejercicio físico de intensidad moderada (al menos 150 minutos por semana), sin embargo, puede ser necesario incorporar al tratamiento hipoglucemiantes, antihipertensivos o estatinas de acuerdo a las necesidades de cada paciente y previa valoración por un médico. En caso de fracaso al tratamiento y buena adherencia al mismo puede indicarse intervención quirúrgica como cirugía bariátrica, sin embargo, esto es reservado para casos específicos (Castro, et al., 2020).
En nuestro país se vive una alta prevalencia e incidencia de SM, por lo que el gobierno de México ha tomado acciones como etiquetado de alimentos (hipercalóricos e hipersódicos) y programas escolares de prohibición de comida chatarra. Asimismo, se necesitarán profesionales de salud con competencias aptas en el abordaje de esta enfermedad, y sobre todo en la prevención, así como educación de la población. Se espera que en los próximos censos nacionales haya una disminución de la prevalencia e incidencia de SM (Rojas, et al., 2021).